Irene Pastor: "Es muy frustrante no poder hacer trasplantes porque no hay camas UCI debido a la covid"
Zaragozana de 29 años, Pastor participó en el primer trasplante de pulmón a un paciente covid, que se hizo en el Vall d’Hebrón de Barcelona el pasado mes de julio. Ahora es residente de cirugía torácica en el Hospital Clínico de Valencia.

La noticia salió en todos los medios el pasado verano. Primer trasplante pulmonar en España a un paciente post-covid, en el hospital Vall d’Hebrón de Barcelona. Y usted estuvo allí.
Fue muy emocionante. Se respiraba mucha tensión en el quirófano, porque los pulmones del paciente estaban destrozados y además llevaba mucho tiempo inmovilizado. Eso siempre pone las cosas más difíciles.
De alto riesgo, entonces. Y aun así siguieron adelante. ¿Cómo se llegó a la necesidad de operar?
Ese caso no fue normal. El paciente (Jordi, un hombre de 51 años que había pasado un covid-19 severo) estuvo mucho tiempo conectado a una ECMO, una membrana de oxigenación extracorpórea que funciona como los pulmones, básicamente respiran por él y dejan margen a que los órganos se recuperen. A partir del segundo mes conectado, empezamos a asumir que la cosa no iba bien. Estuvo tres meses más, cinco en total. Al final, hubo que trasplantar.
¿Cómo fue el proceso?
Nos llamaron del hospital de Bellvitge, también en Barcelona, porque tenían un donante en muerte cerebral y era compatible con el paciente. Fuimos enseguida a buscar el órgano. El proceso total no puede durar más de ocho horas para que los pulmones sean viables, porque no aguantan mucho más sin irrigación. Una vez allí, el cirujano vio que eran perfectos, sin edemas, perfectamente factibles.
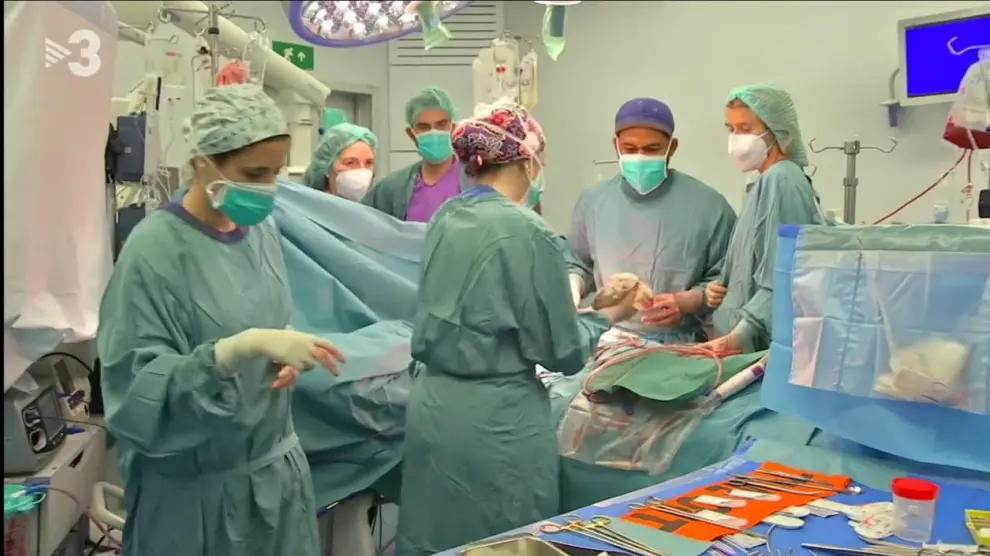
De un donante se pueden aprovechar muchos órganos. ¿Cuál es el protocolo de extracción?
Está todo muy estipulado. Cada cirujano sabe el momento en que le toca entrar, por orden de prioridad, dependiendo del tiempo que pueda aguantar el órgano. El primero, el corazón. Después, los pulmones y el resto de órganos. No se entra en la discordia de la distancia a la que tenga que viajar un órgano u otro, sino a la viabilidad que tenga fuera del cuerpo.
Debe ser estresante tener poco margen para ir, extraer, volver, trasplantar...
Vas en ambulancia, con una sirena a todo gas, la gente se aparta para que pases. Estás en manos de un conductor que sabes que te va a llevar a tiempo. Y sabes que tienes tiempo para llegar porque, dentro de los márgenes previstos para hacer el trasplante, ya se cuenta con la duración del viaje.
En estas operaciones tan largas, ¿da tiempo a pensar en muchas cosas, o no se piensa en nada?
El proceso total de este tipo de cirugía puede durar nueve horas, en concentración perpetua. Nadie levanta la cabeza. Estás en alerta total, y se pasa el tiempo muy rápido.
¿Y cuando se acaba?
Sientes un desahogo total, como cuando haces algo súper importante y estás eufórico y no puedes dormir. Es algo muy bonito.
Ahora, con la covid, ¿hay reparos en los receptores por si el órgano que les van a trasplantar puede proceder de un enfermo?
La covid hace daño en el momento de la enfermedad, es un proceso inflamatorio muy fuerte, pero se ha visto que si el paciente se recupera, generalmente los pulmones también. Así que no, no hay reparos. Además, es raro que se haga un proceso inflamatorio tal que haya que trasplantar.
Usted estuvo dos meses en el Vall d’Hebrón haciendo la rotación de trasplantes. ¿Cómo fue la experiencia?
Una locura. Los trasplantes generalmente se hacen a partir de las tres de la tarde, en horario no facultativo, y siempre se extienden hasta la noche. Te pueden llamar para extraer un órgano a la región que sea, dentro de tu área designada; vas hasta allí y vuelves, y después operas toda la noche, a veces incluso te dan las once de la mañana. Todo el proceso dura mucho tiempo, y si estás varios días así, al final llegas a tu casa a mediodía y no sabes dónde estás, y te vas a dormir y a las cinco de la tarde te pueden volver a llamar. Además, en el Vall d’Hebrón tienen la filosofía de que los residentes deben estar totalmente involucrados en los trasplantes, como un cirujano más. El primer mes hubo 21, casi uno al día. Fue una locura, pero yo había ido para eso y lo agradecí mucho porque viví la experiencia totalmente. También estuve dos meses en La Fe de Valencia y fue igual.
¿Para dedicarse a eso hay que ser de una pasta especial?
Lo de los cirujanos y todo el personal es de quitarse el sombrero, menudo sacrificio; entregan su vida a su trabajo porque nunca saben cuándo les van a llamar, y tienen que estar siempre a hora y media máximo de su hospital de referencia, y muchas veces a menos porque pueden llamarles de un programa de urgencia especial en el que tienen que ir a buscar un órgano en avión o en ambulancia y traerlo a toda velocidad porque les han dado menos tiempo del que tocaba. Están focalizados solo en tu trabajo. Si tienen cualquier otro plan, lo tienen que cancelar.
¿Y usted hacía planes?
No. Estaba todos los días pendiente del busca porque, como era residente, me iban a llamar siempre. Los cirujanos se reparten, se dividen las guardias. Te tiene que gustar mucho y el nivel de sacrificio es muy grande, pero también lo es el nivel de satisfacción, no hay nada igual. Es regalarle una vida a una persona. Es maravilloso ver todo el proceso.
¿Le gustaría dedicarse a ello?
Ahora, en mi cuarto año de residencia en el Clínico de Valencia, estoy terminando la rotación de cirugía torácica, casi me estoy dedicando a lo mismo, a tórax y pulmón. Pero no descarto dedicarme a trasplantes, me pareció un trabajo precioso. Me siento muy orgullosa y agradecida de haber podido estar en un equipo tan potente de trasplante pulmonar, tan entregado, que vivía para eso. Parecía que no les costaba esfuerzo y son un referente mundial de trasplante pulmonar. Fue algo que me encantó vivir.
¿Vivió alguna frustración?
Los donantes infantiles, que son un tema muy sensible ya que la causa de su muerte no suele ser natural. Una vez, los compañeros tuvieron que rechazar unos órganos porque el niño había sufrido maltrato y no eran viables. Esas cosas te dejan tocado. Los niños pasan más tiempo en lista de espera que los adultos, y que encima pase eso… Y tengo otra gran frustración.
Usted dirá.
La covid hizo que todas las camas UCI estuvieran dedicadas a la covid, no había para otras operaciones, como para trasplantes que no fueran de urgencia cero. Pasamos de hacer en un mes casi uno al día a hacer apenas cinco. Es muy frustrante no poder hacer una operación como esa porque no hay camas disponibles en la UCI.
Por cierto, ¿cómo está el paciente post-covid trasplantado?
Perfectamente, hace vida normal.