Tercer Milenio
En colaboración con ITA
Aquí hay ciencia
Vacunas, trasplantes y embriones, cuando el frío es esencial
¿Por qué deben mantenerse bajo cero las primeras vacunas contra el coronavirus? ¿Cómo se transportan los órganos para un trasplante? ¿Puede un embrión congelado durante décadas dar lugar a una nueva vida? La conservación de vacunas, de órganos para trasplantes o de embriones obtenidos en procedimientos de reproducción asistida son algunos ejemplos médicos en los que la temperatura, y más concretamente el frío, juega un papel esencial.

La vacuna de Pfizer/Biontech contra la covid debe almacenarse a 70 grados bajo cero en unas condiciones que no se dan ni en el crudo invierno siberiano. La desarrollada por la empresa Moderna, que se basa en un mecanismo parecido, no necesita condiciones de almacenaje tan estrictas pero aún así también debe mantenerse bajo cero, a menos 20 grados. Para entender el porqué de estas temperaturas de conservación tan bajas es necesario conocer cómo funcionan y qué es lo que hace singulares a estas dos vacunas, las primeras que han sido desarrolladas con una novedosa tecnología genética.
Vacunas genéticas para combatir la covid
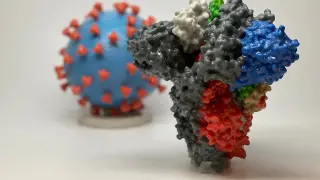
Las vacunas de Pfizer/Biontech y de Moderna emplean una molécula similar al ADN: el ARN mensajero (o ARNm). El ARNm está presente de forma natural en nuestras células, que lo utilizan para producir copias de la información contenida en nuestros genes. Estas copias en forma de ARNm viajan a los ribosomas, las factorías celulares encargadas de fabricar proteínas, donde −a modo de recetas− dictan las instrucciones para la síntesis de decenas de miles de proteínas que desempeñan un sinfín de funciones en nuestras células. A diferencia del ADN, el ARN es una molécula muy lábil. Existen muchas enzimas que lo degradan rápidamente y esta propiedad permite a las células regular la duración de los mensajes, como sucedía con aquellos del inspector Gadget, que se autodestruían en pocos segundos.
Las vacunas de Pfizer/Biontech y de Moderna contienen un ARNm que proporciona las instrucciones para que nuestras células puedan producir una proteína del coronavirus, la proteína S que forma las espículas de la cápside o envoltorio del SARS-CoV-2. Cuando nuestro sistema inmunitario detecte la presencia de la proteína S sintetizada por nuestras propias células, reaccionará produciendo anticuerpos contra ella. Si alguna vez entramos en contacto con el virus de verdad, los anticuerpos que hemos generado nos ayudarán a hacerle frente y nos protegerán contra sus efectos nocivos.
Como se ha puesto de manifiesto estos últimos meses, las vacunas genéticas pueden desarrollarse de forma mucho más rápida que otros tipos de vacunas, pero, por otro lado, el hecho de emplear moléculas de ARNm las hace menos estables.
Para proteger el ARNm de la degradación, los investigadores modifican ligeramente sus componentes para tratar de hacerlo más estable y lo envuelven en lípidos. Pero, aún así, ambas vacunas tienen que conservarse bajo cero para evitar que se degrade su componente principal. A bajas temperaturas, el metabolismo celular se enlentece, la velocidad de las reacciones químicas catalizadas por enzimas, entre las que se encuentran las que degradan el ARN, se reduce enormemente. Es análogo a lo que ocurre con los alimentos cuando los metemos en la nevera o, sobre todo, en el congelador, para evitar que se estropeen. La diferencia de temperatura entre la vacuna de Pfizer/Biontech y la de Moderna se debe al distinto sistema de encapsulado lipídico que protege el ARNm, perfeccionado en el caso de la de Moderna para que se pueda conservar a una temperatura menos restrictiva. Aún así, requiere congeladores.
Importante no romper la cadena de frío
La mayoría de vacunas empleadas habitualmente en nuestro país se han formulado de manera que se puedan mantener almacenadas a una temperatura de nevera, entre 2 y 8 grados centígrados. Normalmente son estables a esa temperatura durante varios años, generalmente entre uno y tres, en función del tipo de vacuna. Fuera de este rango, ya sea por calor o por congelación, la vacuna puede perder su estabilidad y la capacidad de generar una respuesta inmunitaria.
Para preservar su capacidad inmunizante y asegurar el éxito de la vacunación es fundamental que se preserve la cadena de frío durante la vida útil de la vacuna, en su transporte, conservación y manipulación. Por ello se controla la temperatura de los frigoríficos donde se almacenan en los hospitales y es importante tenerlo presente cuando llevamos al centro de salud las vacunas que se adquieren en la farmacia. Fuera de la nevera, a 22-25 grados, la mayoría son estables solo durante unas pocas horas, otras resisten semanas, e incluso algunas como la del tétanos-difteria son estables de 6 a 12 meses.
La estabilidad de las vacunas se determina experimentalmente sometiéndolas a distintas temperaturas de conservación –bajo cero, temperatura de nevera y temperatura ambiente– y analizando más tarde sus propiedades en animales de laboratorio. De esta forma, se establece cuál es la temperatura óptima de conservación y el tiempo que pueden permanecer almacenadas.
Las bajas temperaturas a las que se tendrán que mantener las primeras vacunas contra la covid plantean un reto. Es factible distribuir vacunas en estas condiciones pero es mucho más caro y complejo desde un punto de vista logístico. Pfizer, por ejemplo, ha diseñado un embalaje para poder mantener las dosis de su vacuna en condiciones de ultrafrío durante semanas, sin necesidad de emplear equipos ultracongeladores. Los contenedores contienen hielo seco, también conocido como nieve carbónica, es decir, el gas dióxido de carbono (CO₂), que a una temperatura de −78,5°C se encuentra en estado sólido.

La experiencia previa con la vacuna del ébola
No será la primera vez que una vacuna tiene que mantenerse a tan baja temperatura como las primeras vacunas anticovid. Algo similar ocurrió en 2018 en los primeros ensayos en África de la vacuna del ébola desarrollada por Merk. La vacuna no se había podido formular todavía para que fuera estable entre 2 y 8 grados, y se debía mantener entre -60 y -80 grados. Para ello se analizó cuidadosamente la cadena de suministro, desde el almacenamiento hasta el transporte y la administración, se formó al personal implicado y la empresa Intellectual Ventures, con financiación de la iniciativa Global Good promovida por Bill Gates, diseñó un contenedor denominado Arktek que permitía mantener las vacunas por debajo de -65 grados durante 5 días en las expediciones de campo que tenían lugar en pleno calor africano. El diseño del contenedor reducía la transferencia de calor entre el exterior y el interior y como refrigerante empleaba un producto químico patentado, un material de cambio de fase basado en un alcohol desnaturalizado, fabricado por una pequeña empresa en Inglaterra.

Un tiempo vital en el transporte de órganos para trasplantes
En un trasplante de órganos donante y receptor suelen estar generalmente en distintos hospitales y se necesita tiempo para transportar el órgano de un sitio a otro. La correcta preservación de los órganos es esencial para que, una vez fuera del cuerpo, no sufran lesiones por falta de oxígeno (isquemia) que impacten negativamente en el éxito del trasplante. La preservación de órganos para minimizar el daño producido por la isquemia también se basa en el empleo de bajas temperaturas, ya que la hipotermia enlentece el metabolismo celular y se reduce la demanda de oxígeno del órgano mientras está fuera del cuerpo.
La congelación, en cambio, no es apropiada para la preservación de órganos porque produce cristales de hielo que destruirían las células. A temperatura normal, un órgano sería viable fuera del cuerpo generalmente menos de una hora, mientras que enfriándolo hasta 2-4 grados se alarga su preservación hasta 12 horas. Este periodo puede alargarse incluso más si se emplea una solución de preservación adecuada.
Los tiempos de preservación dependen del propio órgano. El pulmón o el corazón aguantan en frío fuera del cuerpo unas pocas horas, mientras que un riñón puede preservarse más de 40 horas, aunque clínicamente se emplean tiempos más cortos. Para lograr un enfriamiento homogéneo, una vez fuera del cuerpo se lava el órgano irrigándolo con un líquido frío que contiene aditivos para proteger los tejidos de los efectos de la isquemia y la hipotermia. Estos ayudan a disminuir el edema y la acidosis en el interior de las células, previenen el daño inducido por los radicales libres y reducen otros efectos nocivos que se producen al restablecer el flujo sanguíneo del órgano durante el trasplante. Los órganos se preservan bañados en la misma solución fría, almacenados en una nevera a 4 grados (conservación en frío estática) o bien en un dispositivo que los mantiene irrigados con un flujo controlado de líquido preservador (máquina de perfusión hipotérmica). Esta última técnica permite limpiar los vasos sanguíneos de microtrombos y elimina productos metabólicos dañinos.
Embriones congelados
En 1983 nacieron en Holanda los primeros bebés gemelos producto de embriones que habían sido congelados. Desde entonces, centenares de miles de nacimientos han tenido lugar en todo el mundo como resultado de técnicas de reproducción asistida en las que se han empleado embriones sobrantes de fecundaciones in vitro (FIV) que se habían mantenido congelados. Una de las técnicas más utilizadas para criopreservar los embriones no implantados resultantes de una FIV es la vitrificación. Este método emplea sustancias crioprotectoras que se les añaden antes de congelarlos –también se emplean con oocitos procedentes de donantes– y protege al embrión de la formación de cristales de hielo intracelulares que lo dañarían durante la congelación-descongelación. Una vez vitrificados, los embriones se almacenan en contenedores con nitrógeno líquido, a una temperatura de 196 grados bajo cero.
El pasado mes de octubre nació en Estados Unidos una niña procedente de un embrión que ha permanecido congelado durante 27 años. El embrión fue donado en 1992 después de una FIV que concluyó con éxito y ostenta el récord del embrión que ha pasado más tiempo congelado y ha dado lugar a un nacimiento viable.
-Ir al suplemento Tercer Milenio
Apúntate y recibe cada semana en tu correo la newsletter de Tercer Milenio